Лёгкая черепно-мозговая травма : клинические рекомендации
/ Потапов А.А., Лихтерман Л.Б., Кравчук А.Д., Охлопков В.А., Александрова Е.В., Филатова М.М., Маряхин А.Д., Латышев Я.А. — 2016.
Лёгкая черепно-мозговая травма : клинические рекомендации / Потапов А.А., Лихтерман Л.Б., Кравчук А.Д. и др. — М.: Ассоциации нейрохирургов России, 2016. — 23 с.
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ЛЁГКАЯ ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА
Клинические рекомендации утверждены на XXXXIII Пленуме Правления Ассоциации нейрохирургов России г. Санкт-Петербург, 15 апреля 2016 г.
Москва
2016
Коллектив авторов:
Потапов Александр Александрович — академик РАН, доктор медицинских наук, профессор, директор ФГАУ «НИИ нейрохирургии им. акад. Н.Н.Бурденко» Минздрава России
Лихтерман Леонид Болеславович — доктор медицинских наук, профессор, главный научный сотрудник отделения нейротравматологии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России
Кравчук Александр Дмитриевич — доктор медицинских наук,профессор, заведующий отделением нейротравматологии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России
Охлопков Владимир Александрович — кандидат медицинских наук, доцент кафедры нейрохирургии РМАПО, врач-нейрохирург отделения нейроттравматологии ФГАУ «НИИ нейрохирургии им. акад. Н.Н.Бурденко» Минздрава России
Александрова Евгения Владимировна — кандидат медицинских наук, научный сотрудник отделения нейроттравматологии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России
Филатова Марина Михайловна — кандидат медицинских наук, врач- невролог, консультативного отделения лечебно-диагностического центра “Патеро Клиник”, Москва.
Маряхин Алексей Дмитриевич — врач-нейрохирург отделения нейротравматологии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России
Латышев Ярослав Александрович — врач-нейрохирург отделения нейротравматологии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России
1. Определение и формы легкой черепно-мозговой травмы (ЛЧМТ)
Лёгкая травма головного мозга (легкая черепно-мозговая травма, ЛЧМТ) – остро развившееся нарушение функции мозга, являющееся следствием тупого удара с внезапным ускорением, торможением или ротацией головы, при котором пациент при поступлении в стационар находится в ясном сознании или уровень бодрствования снижен до умеренного оглушения, при этом может отмечаться кратковременная потеря сознания (до 30 минут) и/или амнезия (до 24 часов). У большинства пациентов восстановление после ЛЧМТ происходит в короткие сроки (в течение 1-2 недель), однако у 5-20% пострадавших могут отмечаться более длительные физические, когнитивные, эмоциональные и поведенческие расстройства, которые носят название постконтузионного синдрома. Его симптомы могут включать головную боль, головокружение, тошноту, нарушения координации, снижение аппетита, сонливость, нарушения зрения и слуха, когнитивные и поведенческие расстройства – быструю утомляемость, тревожность, депрессию, раздражительность, нарушения памяти, концентрации внимания и трудности принятия решений. В целом, наиболее подвержены формированию посттравматического синдрома женщины, лица пожилой возрастной группы, с низким уровнем образования и предшествующим анамнезом психических заболеваний (Mott TF et al., 2012). Исторически для градации степеней тяжести ЧМТ использовалась шкала комы Глазго (ШКГ) (Teasdale G.M. и Jennett B., 1974), согласно которой легкой ЧМТ соответствует оценка 13-15 баллов в первые 30 минут после травмы (Vos P.E. и соавт., 2002, 2012). Однако, зачастую, пациенты с одинаковой оценкой по ШКГ имеют различное функциональное состояние и исход. Учитывая ограниченность ШКГ, в течение последнего десятилетия в оценку тяжести травмы мозга были включены и другие показатели, такие как длительность потери сознания и посттравматической амнезии.
С точки зрения наличия структурных повреждений мозга по данным методов нейровизуализации ЛЧМТ включает в себя: сотрясение – наиболее лёгкая клиническая форма диффузного транзиторного повреждения мозга, в основе которого лежат метаболические, ионные, нейротрансмиттерные нарушения и нейровоспаление, характеризующаяся отсутствием изменений на КТ и МРТ; и ушиб мозга лёгкой степени (1 вида) – форма ЛЧМТ, характеризующаяся минимальным очаговым повреждением вещества мозга с макроструктурными изменениями (ограниченные разрывы пиальных сосудов, мелкие геморрагии, локальный отёк мозга), наличием гиподенсивной зоны на КТ-томограммах или однородными очаговыми изменениями интенсивности сигнала в соответствующих режимах МРТ. Ушиб мозга лёгкой степени происходит в результате как непосредственного воздействия механической энергии на вещество мозга, так и удара о противолежащие стенки черепа или большой серповидный отросток, мозжечковый намёт.
Существуют определённые критерии разграничения сотрясения мозга с ушибом и другими формами острой травмы. При сотрясении переломы костей черепа отсутствуют. Давление и состав цереброспинальной жидкости без отклонений. КТ у пациентов с сотрясением не обнаруживает травматических изменений в веществе мозга (плотность серого и белого веществ остаётся в пределах нормы – соответственно 33-45 и 29-36 H) и ликворных пространствах. Данные стандартных режимов магнитно- резонансной томографии (с напряжением поля 1-1,5 Т) при сотрясении мозга также не выявляют какой-либо паренхиматозной очаговой патологии на макроуровне.
При ушибе мозга лёгкой степени возможны переломы костей свода черепа и субарахноидальное кровоизлияние. КТ в половине наблюдений выявляет в мозговом веществе ограниченную зону пониженной плотности, близкую по денситометрическим показателям к отёку головного мозга (от 18 до 28 Н). При этом возможны, как показали патологоанатомические исследования, точечные диапедезные кровоизлияния, для визуализации которых недостаточна разрешающая способность КТ. В другой половине наблюдений ушиб мозга лёгкой степени не сопровождается очевидными изменениями КТ картины, что связано с ограничениями метода. Отёк мозга при ушибе лёгкой степени может быть не только локальным, но и более распространённым. Он проявляется умеренным объёмным эффектом в виде сужения ликворных пространств. Эти изменения обнаруживаются уже в первые часы после травмы, обычно достигают максимума на 3 сутки и исчезают через 2 недели, не оставляя следов. Локальный отёк при ушибе мозга легкой степени может быть также изоденсивным, и тогда диагноз основывается на объёмном его эффекте, а также результатах динамики КТ.
2. Классификация
2.1 Классификация ЛЧМТ и факторы риска (рекомендации тип А)
С учётом большой социальной значимости лёгкой ЧМТ в 1999 г. под эгидой Европейской Федерации Неврологических Сообществ (EFNS) была сформирована «Рабочая группа по легкой ЧМТ» («Task force on Mild Traumatic Brain Injury»). В 2002 году EFNS на основе клинических данных разработала категоризацию ЛЧМТ, согласно которой в зависимости от оценки по ШКГ (13-15 баллов), наличия/отсутствия потери сознания
длительностью до 30 минут, посттравматической амнезии длительностью до 60 минут, двенадцати факторов риска были выделены четыре степени тяжести ЛЧМТ. Однако, проведенное независимое мультицентровое исследование на 3181 пациенте с легкой ЧМТ (CHIP) показало наряду со 100% чувствительности данных критериев оценки низкую специфичность (Smits M et al., 2007). В связи с этими данными в 2012 году рекомендации по классификации, диагностике и лечению ЛЧМТ были пересмотрены: уменьшено количество категорий до трех, среди факторов риска выделены основные и дополнительные.
Пересмотренная и дополненная EFNS в 2012 году классификация и факторы риска представлены в табл. 1 и 2. (Vos P.E. et al, 2012).
Таблица 1. Клиническая классификация легкой черепно-мозговой травмы.
| Классификация легкой ЧМТ | ШКГ при поступлении | Факторы риска | Показания для немедленного направления на КТ |
|---|---|---|---|
| Легкая ЧМТ | 13-15 | ||
| Категория 1 | 15 | Нет или 1 дополнительный | нет |
| Категория 2 | 15 | ≥ 1 основной или ≥ 2 дополнительных | да |
| Категория 3 | 13-14 | да |
Таблица 2. Факторы риска при легкой ЧМТ (согласно Canadian Closed Head Injury Rule - CHIP)
| Факторы риска |
|---|
| Основные факторы |
Возраст > 60 лет |
Рвота |
Посттравматические судороги |
Антикоагулянтная терапия |
ШКГ менее 15 баллов |
Снижение по ШКГ на 2 и более баллов |
Подозрение на открытый или вдавленный перелом черепа |
Посттравматическая амнезия более 4 часов |
Клинические признаки повреждения основания черепа |
Клинические признаки повреждения свода черепа |
Опасный механизм (в результате ДТП) |
| Дополнительные факторы |
Возраст 40-60 лет |
Потеря сознания |
Персистирующая антероградная амнезия |
Посттравматическая амнезия 2-4 часов |
Очаговая неврологическая симптоматика |
Снижение по ШКГ на 1 балл |
2.2. Классификация постконтузионного синдрома при ЛЧМТ (рекомендации)
Критерии диагностики постконтузионного синдрома при ЛЧМТ согласно DSM-IV включают наличие в анамнезе предшествующей травмы соответствующей критериям легкой ЧМТ и приведшей к нарушению функции мозга по данным нейропсихологического исследования или снижению памяти и внимания, а также наличию трех или более симптомов длительностью ≥3 мес:
- 1) быстрая утомляемость
- 2)нарушение сна
- 3) головная боль
- 4) головокружение
- 5) раздражительность или агрессивность в ответ на незначительную провокацию
- 6) тревожность, депрессия или эмоциональная лабильность
- 7) личностные расстройства
- 8) апатия или аспонтанность
Перечисленные выше симптомы не могут быть объяснены каким-либо другим психическим заболеванием и приводят к функциональным ограничениям (American Psychiatric Association. Task Force on DSM-IV, 2000).
Согласно критериям МКБ-10 для диагностики данного состояния требуется наличие трех симптомов из следующей группы:
- 1) головная боль
- 2) головокружение
- 3) быстрая утомляемость
- 4) раздражительность
- 5) нарушение сна
- 6) трудности в сосредоточении и решении умственных задач
- 7) нарушение памяти
- 8) нарушение устойчивости к стрессу, эмоциональному перенапряжению и алкоголю (World Health Organization (WHO), 2009).
3. Осложнения и последствия ЛЧМТ
Примерно в 10% вследствие ЛЧМТ отмечаются внутричерепные кровоизлияния, 1-2% из них требуют нейрохирургического вмешательства (Ibanez J., 2004; P. E. Vosa, 2012). В течение пятилетнего периода наблюдения за 23199 пациентами, перенесшими легкую ЧМТ, отмечено, что у 8,2% из них, развился инсульт (Chen Y.H., 2011). Показано, что ЧМТ независимо ассоциирована с повышением риском развития инсульта в 10.21 (95% CI, 8.71-11.96), 4.61 (95% CI, 4.16-5.11) и 2.32 (95% CI, 2.17-2.47) в течение 3-х месяцев, 1-го года и 5-тилетнего периода.
При повторных сотрясениях мозга может выявляться атрофия коры и гиппокампа, вентрикуломегалия, полость прозрачной перегородки и другие изменения, свидетельствующие о запуске процессов нейродегенерации (McKee A.C., 2013). Кроме того, показано, что повторные сотрясения головного мозга повышают риск развития богового амиотрофического склероза в 3 раза (Chen H., 2007), паркинсонизма – в 3,8-4,3 раза (Bower J.H., 2003; Goldman S.M., 2006), деменции альцгеймеровского типа - в 1,8 раза (Mortimer JA, 1991).
В ряде случаев при повторной ЛЧМТ может развиться катастрофическое повреждение мозга, если второй эпизод травмы пришелся на период, когла полное восстановление после первого эпизода еще не наступило. Такая клиническая ситуация получила название “синдром повторного повреждения” (second impact syndrome), характеризующегося развитием выраженного диффузного отека мозга и обычно приводящего к грубой инвалидизации или летальному исходу (Wetjen N, 2010). В связи с этим, в современной нейротравматологии важное значение приобретает понятие «период уязвимости мозга» («brain vulnerability») – критический период длительностью от минут до нескольких дней после сотрясения, когда головной мозг особенно восприимчив к изменениям внутричерепного давления, кровотока, гипоксии и повторным травмам. Этот период ограничивает немедленное возвращение пациента к активной жизни (Giza CC, 2001).
4. Диагностика ЛЧМТ
Распознавание сотрясения головного мозга часто представляет непростую задачу, т.к. основано преимущественно на субъективной симптоматике. В диагностике сотрясения мозга особенно важно оценивать обстоятельства травмы и информацию свидетелей происшедшего. Двоякую роль могут играть следы травмы на голове и такие факторы, как алкогольное опьянение, психологическое состояние пострадавшего и т.п.
4.1. Клиническая оценка (рекомендации, класс III)
В соответствии с протоколами Advanced Trauma Life Support (ATLS) и Advanced Pediatric Life Support (APLS) [14] любой пациент с ЧМТ должен быть обследован как пациент с травмой, требующей хирургического вмешательства (тип С). Таким образом, первичная триада оценки включает в себя определение проходимости дыхательных путей, функции дыхания и кровообращения, а также возможности травмы шеи.
Проведение неврологического осмотра обязательно при поступлении. Неврологическая оценка должна обязательно включать оценку уровня сознания по ШКГ, наличие антероградной или ретроградной амнезии и/или дезориентировки, высших корковых функций, определение очагового неврологического дефицита (асимметрии двигательных реакций или рефлексов, односторонний парез черепных нервов), оценку фотореакций, артериального давления и пульса [15-17]. Также должны быть оценены лобные симптомы, нарушения координаторной и чувствительной сфер (тип С). Периодичность повторного неврологического обследования определяется клиническим состоянием пациента: при ШКГ<15 баллов оно проводится каждые 30 минут; при ШКГ=15 баллов - также каждые 30 минут в течение 2 часов, далее при отсутствии нарушений и повреждений – каждый час в течение 4 часов и затем – каждые 2 часа. При выявлении нарушений необходимо использовать КТ-исследование (тип С).
Точная оценка уровня сознания по ШКГ крайне важна, так как наличие интракраниальной патологии и необходимость нейрохирургического вмешательства обратно пропорциональны количеству баллов по ШКГ (Culotta V.P. et al., 1996; Gomez P.A. et al., 1996) (тип С).
Очень важно определение факта потери сознания и её длительности, т.к. потеря сознания увеличивает риск перелома костей черепа и риск внутричерепных осложнений (Teasdale G.M. et al., 1990; Stein S.C. and Spettell C., 1995; Gomez P.A. et al., 1996) (тип С).
Важной прогностической характеристикой ЛЧМТ является длительность посттравматической (или антероградной) амнезии. Исследования показывают, что исход ЛЧМТ и длительность временной нетрудоспособности в большей степени определяется длительностью посттравматической амнезии по сравнению с оценкой уровня сознания по ШКГ (van der Naalt J. et al., 1999). В случае посттравматической амнезии менее 24 часов хорошее восстановление (по шкале исходов Глазго) отмечается у 100% пациентов (уровень доказательности II) (van der Naalt J. et al., 1999). Однако, не смотря на важность диагностики посттравматической амнезии, до сих пор не существует стандартизованного теста для ее оценки.
Нейропсихологическое обследование (опция)
Нейропсихологическое тестирование может служить объективным и чувствительным методом оценки легких нарушений функции мозга, которые не могут быть выявлены при обычном клиническом осмотре. Оцениваются вербальная, зрительная память, время реакции, скорость процессинга зрительной и моторной информации.
Существует ряд более объективных методик для оценки когнитивных функций, в том числе рабочей памяти и внимания с помощью камеры для видеоокулографии (технология слежения глаз, eye-tracking technology) (Maruta J, 2010).
4.2. Показания к направлению на КТ головного мозга
Важно иметь ввиду, что при ЛЧМТ повреждение может локализваться в так называемых “молчащих зонах” головного мозга, что не позволяет выявить патологию при рутинном неврологическом осмотре. Так, в исследовании (Stein SC, 1992) было показано, что у 209 из 1538 пациентов (13,6%) с отсутствием неврологической симптоматики при осмотре были обнаружены изменения на КТ, при этом 58 пациентам (3,8%) потребовалось нейрохирургическое вмешательство. В настоящее время КТ признано «золотым стандартом» для выявления интракраниальных субстратов (в том числе жизнеугрожающих) в остром периоде ЛЧМТ (Haydel M.J. et al., 2000; Stiell I.G. et al., 2001).
Согласно обновленной версии рекомендаций EFNS по ведению легкой ЧМТ, выбор тактики лечения пострадавших с лёгкой травмой головного мозга в остром периоде требует рандомизации пациента согласно вышеприведенной градации по категориям легкой ЧМТ (табл. 1).
Рекомендации:
- Пациенты 1 категории не требуют дальнейшего обследования и могут быть отправлены домой (рис. 1). Отнесение пациента ко второй или третьей категории является показанием для направления на КТ головного мозга (рис. 1) (рекомендации тип А).
- У детей до 5 лет могут применяться протоколы о необходимости КТ для определения внутричерепных гематом с другими наборами факторов риска (Chalice study [7] или North American [13] prospective cohort study) (тип А).
- У детей до 5 лет КТ является «золотым стандартом» для определения посттравматических, в том числе жизнеугрожающих, осложнений (тип В).
- У детей до 2 лет КТ не показана в случаях отсутствия: нарушений уровня сознания, подкожных гематом (исключение – лобная область), эпизода потери сознания после травмы (или потеря сознания менее 5 секунд), пальпируемого перелома черепа, а также нетяжёлого механизма травмы (тип А).
- У детей 2 лет и старше КТ не показана в случае отсутствия нарушений уровня сознания, эпизода потери сознания после травмы, рвоты, признаков перелома основания черепа и выраженной головной боли, а также нетяжёлого механизма травмы (тип А).
- Повторное КТ-исследование необходимо при выявлении патологии на первичной КТ или наличии факторов риска (тип С).
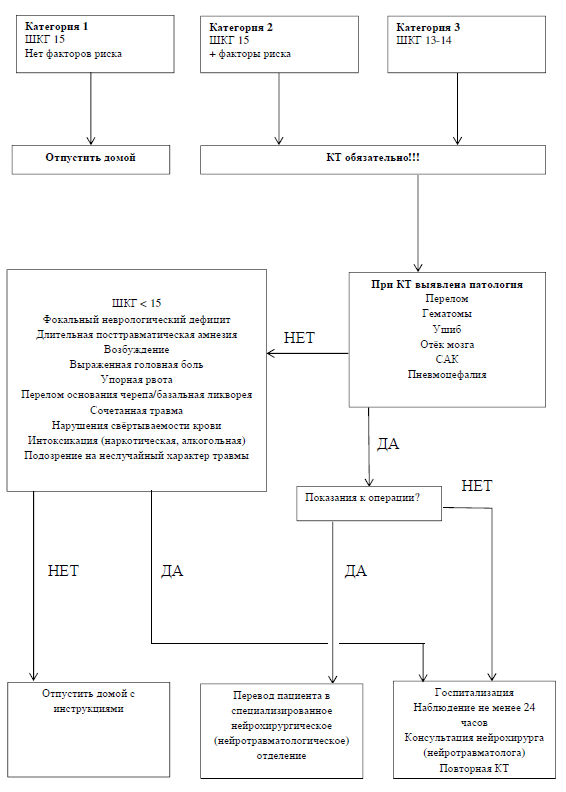
Рис.1. Ведение пациентов с лёгкой черепно-мозговой травмой. ШКГ – оценка по шкале комы Глазго; САК – субарахноидальное кровоизлияние
4.3. Показания к другим методам нейровизуализации (опции)
Новейшие исследования, такие, как функциональная МРТ, ОФЭКТ, позитронно-эмиссионная томография, МР-трактография, МР-спектроскопия, в эксперименте показали, что при сотрясении мозга могут наблюдаться метаболические и ультраструктурные нарушения. Таким образом, при использовании неинвазивных высокочувствительных современных методик сотрясение головного мозга из разряда «невидимого» может переходить в разряд доступной для визуализации травматической патологии (Henry L.C., 2014; Shin S.S., 2014).
МРТ-исследование может быть полезным для выявления структурных повреждений мозга у пациентов без патологии по данным КТ (Wilson J.T. et al., 1988; Yokota H. et al., 1991; Levin H.S. et al., 1992; van der Naalt J. et al., 1999). МРТ является очень чувствительным методом в выявлении корковых контузионных очагов, особенно в подострой стадии. При ушибах мозга легкой степени на МР-томограммах выявляется участок патологического сигнала, отражающий ограниченную зону отёка вещества мозга, который быстро подвергается обратному развитию без остаточных структурных изменений (Zakharova N et al., 2014).
4.4. Показания к лабораторно-инструментальным методам обследования (опции)
Объективизации СГМ в остром периоде могут косвенно способствовать различные функциональные исследования (электроэнцефалография, офтальмоскопия, ультразвуковая интракраниальная допплерография и др.). Особенно полезно отоневрологическое исследование (желательно с использованием электрогустометрии, аудиометрии, электронистагмографии), которое выявляет симптомы раздражения вестибулярного анализатора при отсутствии признаков выпадения. Поскольку семиотика сотрясения головного мозга очень мягкая и может наблюдаться вследствие самых различных дотравматических причин, исключительное значение для диагностики приобретает динамика признаков. Их обычное исчезновение через 3-5 суток способствует подтверждению диагноза сотрясения мозга.
4.5. Оценка тяжести состояния (опция)
Следует различать понятия «тяжесть состояния пострадавшего» и «тяжесть травматического субстрата». (Лихтерман Л.Б., 2014) Чаще они соответствуют, но нередко встречаются их диссоциации. Особенно опасны несовпадения кажущегося вполне удовлетворительным состояния пострадавшего (в пределах 13-15 баллов по ШКГ) с грубыми морфологическими изменениями головного мозга или оболочечными гематомами по данным КТ при ЛЧМТ. Вот почему важно констатировать не только тяжесть состояния больного в данный момент, но и всегда дифференцировать и объективизировать конкретную форму травматического повреждения мозга.
Коды по МКБ-10:
- S06.0 – сотрясение головного мозга
- S06.3 – очаговая травма головного мозга (место для кодирования ушиба головного мозга лёгкой степени).
- F07.2 Постконтузионный синдром
Патогенез ЛЧМТ
Эксперименты на животных, в том числе субприматах и приматах, показали, что сотрясение мозга обусловлено преимущественно инерционной травмой при определённых параметрах углового и трансляционного ускорения (Genarelli T.A., 1971, 1973). Но оно может возникать и при ударном ускорении (Povlishock J.T., 1996). Таким образом, ускорение, передаваемое мозге в момент травмы, является важнейшим компонентом патогенеза его сотрясения как при опосредованном (инерциальная травма), там и при прямом (ударная травма) воздействии механической энергии на голову (Denny-Brown D. et al, 1941; Povlishock J.T., 1996). При световой микроскопии выявляются изменения на субклеточном уровне в виде перинуклеарного тигролиза, обводнения, эксцентричного положения ядер нейронов, элементов хроматолиза, набухания нейрофибрилл. Электронная микроскопия обнаруживает повреждения клеточных мембран, митохондрий и других органелл (Касумова С.Ю., 1998; Лихтерман Л.Б., Потапов А.А., 1998). Считается, что в основе клинического проявления СГМ лежит асинапсия, преимущественно функциональная. Экспериментально подтверждено, что при сотрясении мозга наблюдаются повреждение синаптического аппарата и перераспределение тканевой жидкости; к ним могут присоединяться нарушения ультраструктуры осевых цилиндров нейронов, аксонов. Ранее считалось, что макроскопическое повреждение мозга при сотрясении отсутствует (Denny-Brown D. et al, 1941; Povlishock J.T., 1996).
5. ЭПИДЕМИОЛОГИЯ
ЧМТ – лидирующая причина смертности среди лиц моложе 45 лет (Jennett, 1996; Kraus et al., 1996). Лёгкая черепно-мозговая травма (ЛЧМТ) доминирует в структуре черепно-мозгового травматизма – 60-95% всех пострадавших (Лихтерман Л.Б. и соавт., 2008; Непомнящий В.П.и соавт., 1998). Соотношение распространенности ЛЧМТ по отношению к тяжелой составляет 22:1. Соотношение сотрясения головного мозга и ушиба лёгкой степени тяжести примерно 4:1. Смертность при ЛЧМТ низкая (0,04-0,29%) и практически исключительно вызвана внутричерепными гематомами (Klauber et al., 1989). Причинами ЛЧМТ у населения являются как дорожно- транспортные происшествия, так и бытовые, криминальные, спортивные и производственные травмы.
Профилактика
Профилактика сводится к предупреждению нейротравматизма: повышению безопасности дорожного движения, соблюдению техники безопасности, улучшению криминогенной обстановки и т.д.
6. КЛИНИЧЕСКАЯ КАРТИНА
При во многом общности клинической картины сотрясения головного мозга (СГМ) и ушиба мозга лёгкой степени, всё же между этими двумя составляющими лёгкой ЧМТ достаточно и различий.
СГМ характеризуется кратковременным угнетением сознания – от нескольких секунд до нескольких минут, чаще в пределах оглушения – сопора. Порой нарушение сознания трудно уловимо или даже отсутствует. Ретро-, кон- и антероградная амнезия выявляются только на очень узкий период событий.
Сразу после ЧМТ могут наблюдаться однократная рвота, некоторое учащение дыхания, учащение или замедление пульса, но данные показатели вскоре нормализуются. Артериальное давление быстро возвращается в пределы физиологической нормы. В ряде случаев оно может повышаться, особенно при отягощённости анамнеза гипертоническими реакциями или гипертонической болезнью, что обусловлено не только самой травмой, но и сопровождающими её стрессовыми факторами. Температура тела при СГМ остаётся нормальной. Нередко характерна игра вазомоторов, побледнение лица сменяется гиперемией.
По восстановлении сознания типичны жалобы на головную боль, головокружение, слабость, шум в ушах, приливы крови к лицу, потливость и другие вегетативные явления, чувство дискомфорта и нарушение сна. Отмечаются боли при движении глаз, расхождение глазных яблок при попытке чтения, вестибулярная гиперестезия.
В первые часы после травмы может наблюдаться преходящее лёгкое расширение или сужение обоих зрачков при сохранении живых реакций на свет. В неврологическом статусе нередко выявляются лабильная, мягкая, пёстрая асимметрия сухожильных и кожных рефлексов, мелкий горизонтальный нистагм в крайних отведениях глаз, лёгкие оболочечные симптомы, исчезающие в течение первых трёх, реже – семи суток.
При сотрясении мозга общее состояние пострадавшего обычно быстро улучшается в течение первой, реже – второй недели после ЧМТ. Следует учитывать, что головные боли и другая субъективная симптоматика при сотрясении могут держаться и значительно дольше по разным причинам. Одни из них относятся к установочным, связанным с судебно-медицинской экспертизой или бытовыми обстоятельствами, другие обусловлены психогенной реакцией на происшедшее, третьи – обострением различных расстройств, наблюдавшихся до травмы, четвёртые – повторностью ЧМТ.
Клиническая картина СГМ во многом определяется возрастными факторами. У детей грудного и раннего возраста сотрясение мозга часто развивается без нарушения сознания и клинически характеризуется появлением вегетативно-сосудистых и соматических симптомов. В момент травмы наблюдается резкая бледность кожных покровов (прежде всего – лица), тахикардия, затем – вялость, сонливость. Возникают срыгивания при кормлении, рвота, отмечаются беспокойство, расстройства сна, диспептические явления, которые проходят через 2-3 суток.
У детей младшего (дошкольного) возраста СГМ нередко протекает без утраты сознания. Наблюдаются спонтанный горизонтальный нистагм, снижение корнеальных рефлексов, изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, лабильность пульса, иногда субфебрильная температура. Оболочечные симптомы (в основном симптом Кернига) определяются редко и обычно выражены незначительно. Общее состояние улучшается в течение 2-3 суток.
У пожилых пациентов первичная утрата сознания при сотрясении головного мозга наблюдается значительно реже, чем в молодом и среднем возрасте. Вместе с тем, нередко проявляется выраженная дезориентировка в месте и времени, особенно у пострадавших с сопутствующим атеросклерозом мозговых сосудов, гипертонической болезнью. Ретро-, кон-, антероградная амнезия у данной группы пациентов обнаруживается чаще, чем у молодых. Головные боли нередко носят пульсирующий характер, локализуясь в затылочной области; они длятся от 3 до 7 суток, отличаясь значительной интенсивностью у лиц, страдающих гипертонической болезнью. Часты головокружения, обычно системные, обусловленные изменениями вестибулярного аппарата и предшествующей сосудистой недостаточностью в вертебробазилярном бассейне.
У ряда пострадавших пожилого и старческого возраста с СГМ обнаруживаются достаточно чёткие очаговые симптомы, которые, однако, являются результатом ранее перенесенных заболеваний или их обострением после травмы (транзиторное нарушение мозгового кровообращения, инсульт и т.д.), что затрудняет диагностику, склоняя к более тяжёлому повреждению мозга.
СГМ у пожилых пациентов часто приводит к обострению предшествующей цереброваскулярной и кардиоваскулярной патологии, переходу компенсированной формы диабета в декомпенсированную, нарастанию выраженности соматических расстройств, что удлиняет сроки их пребывания в лечебных учреждениях. Регресс симптоматики у пострадавших старших возрастных групп идёт в более медленном темпе, чем у лиц молодого и среднего возраста.
Ушиб мозга легкой степени характеризуется выключением сознания после травмы до нескольких десятков минут. По его восстановлении типичны жалобы на головную боль, головокружение, тошноту и др. Наблюдается ретро-, кон-, антероградная амнезия. Рвота, иногда повторная. Жизненно важные функции обычно без выраженных нарушений. Могут встречаться умеренные брадикардия или тахикардия, иногда – артериальная гипертензия. Дыхание, а также температура тела без существенных отклонений. Неврологическая симптоматика обычно мягкая (клонический нистагм, лёгкая анизокория, признаки пирамидной недостаточности, менингеальные симптомы); регрессирует в течение 2-3 недель.
7. ЛЕЧЕНИЕ
1. Показания для госпитализации
Рекомендации
- Пациенты, перенесшие ЛЧМТ с отсутствием неврологической симптоматики, факторов риска (нарушения свёртываемости крови, наркотическая или алкогольная интоксикация, другие повреждения, подозрение на умышленный характер травмы, ликворея) и нормальной КТ головного мозга могут наблюдаться на дому. (тип А)
- Пациенты с новыми и клинически подтверждёнными травматическими повреждениями на КТ, уровнем сознания по ШКГ<15 баллов, заторможенностью или возбуждением, алкогольной или наркотической интоксикацией или наличием других экстракраниальных повреждений должны быть госпитализированы. (тип С)
- Необходимо последующее диспансерное наблюдение пациентов с лёгкой черепно-мозговой травмой в первые 2 недели после выписки из стационара (тип С).
Опции:
-
Установлено, что сам по себе факт госпитализации пострадавших с СГМ без отягощённого преморбида не оказывает какого-либо существенного влияния на течение и исходы этой формы ЧМТ. (Лихтерман Л.Б., Кравчук А.Д., Филатова М.М., 2009). Поэтому, с учётом всех обстоятельств допустимо пострадавших с СГМ также лечить на дому.
-
Пациента и его родственников необходимо предупредить, что при появлении признаков, требующих госпитализации, необходим срочный повторный врачебный осмотр.
2. Фармакологическая терапия
В настоящее время пересматривается концепция о том, что сотрясения не являются серьезной травмой мозга и потому не требуют лечения. В литературе накапливается все больше доказательств о наличии в мозге структурных, функциональных и метаболических нарушений, ассоциированных как с клиническими проявлениями в виде стойкого или хронического неврологического дефицита, так и с субклиническим течением травматической болезни мозга (Finnoff JT, 2011). Таким образом, несмотря на то, что сотрясение головного мозга является лёгкой формой ЧМТ, это не должно означать облегчённого отношения к нему как со стороны врачей, так и со стороны пациентов, ибо в таком случае могут быть упущены реальные шансы на полное выздоровление.
В остром периоде ЛЧМТ проводится симптоматическая терапия, назначают по показаниям обезболивающие, противорвотные, седативные и снотворные препараты. Однако с учётом клинической картины, состояния мягких тканей головы и данных КТ могут возникать показания для противовоспалительной, антибактериальной (обширные или множественные раны головы), гемостатической (субарахноидальное кровоизлияние), метаболической, нейропротекционной, вазоактивной, антигипоксической и дегидратационной терапии. Назначение противосудорожных средств с профилактической целью не показано (Schierhout G. and Roberts I., 1998).
У всех пациентов с ЛЧМТ необходим контроль показателей свёртывающей системы крови и их коррекция при выявлении отклонений (Saab M. et al., 1996).
Показания к нейрохирургическому лечению (опции)
Вероятность нейрохирургического вмешательства при ЛЧМТ варьирует от 0,2 до 3,1%. У таких пациентов может возникнуть необходимость краниотомии или краниэктомии для эвакуации гематомы или ревизии, устранения вдавленного перелома костей черепа, контроля внутричерепного давления и др. (Stein S.C. and Ross S.E., 1992; Culotta V.P. et al., 1996; Gomez et al., 1996; Haydel M.J. et al., 2000; Stiell I.G. et al., 2001). При выявлении оболочечных гематом операция должна проводиться как можно скорее (Paterniti S. et al., 1994; Servadei F. et al., 1995; Servadei, F. 1997). При ухудшении неврологического статуса пациента смертность прямо пропорциональна промежутку между моментом ухудшения и оперативным лечением (Mendelow A.D. et al., 1979; Seelig J.M. et al., 1984; Servadei F., 1997).
Сроки регресса симптоматики и периода нетрудоспособности (опции)
Сроки регресса клинической симптоматики у подавляющего большинства пострадавших с СГМ составляют в среднем 4-5 суток, а сроки временной нетрудоспособности обычно не превышают двух недель. При длительном сохранении симптомов и жалоб (более 7 суток) необходима госпитализация в стационар для обследования и выявления причин. Сроки регресса неврологической симптоматики ушиба мозга лёгкой степени при неотягощённом анамнезе обычно составляют 7-14 суток, а временно нетрудоспособности – 3-4 недели.
ПРОГНОЗ ЛЧМТ
Прогноз при ЛЧМТ обычно благоприятный: субъективная и объективная симптоматика сравнительно быстро исчезает и функциональные возможности пострадавшего полностью восстанавливаются до обычного для него – дотравматического уровня. Частота возникновения последствий лёгкой черепно-мозговой травмы у преморбидно здоровых лиц наблюдается примерно в 10-15% случаев (главным образом, астенические синдромы).
Таблица 3. Рекомендации Европейской Федерации Неврологических Сообществ (EFNS) по ведению лёгкой ЧМТ
| Рекомендация | Тип рекомендации * |
|---|---|
|
Протоколы для первичного обследования пациентов с лёгкой черепно-мозговой травмой должны включать в себя схему/алгоритм использования КТ. |
А |
|
У детей 5 лет и старше с лёгкой черепно-мозговой травмой в ясном сознании могут применяться схемы ведения, разработанные для взрослых пациентов. |
С |
|
У детей до 5 лет могут применяться протоколы о необходимости КТ для определения внутричерепных гематом с другими наборами факторов риска. |
А |
|
У детей до 5 лет КТ является «золотым стандартом» для определения посттравматических осложнений, в том числе опасных для жизни. |
В |
|
У детей до 2 лет КТ не показана в случаях нормального уровня сознания, отсутствия подкожных гематом (исключение – лобная область), отсутствия потери сознания после травмы (или потеря сознания менее 5 секунд), нетяжёлого механизма травмы, отсутствия пальпируемого перелома черепа. |
А |
|
У детей 2 лет и старше КТ не показана в случае нормального уровня сознания, отсутствия потери сознания после травмы, отсутствия рвоты, нетяжёлого механизма травмы, отсутствия признаков перелома основания черепа и отсутствия выраженной головной боли. |
А |
|
Пациенты, перенесшие лёгкую черепно-мозговую травму с удовлетворительным неврологическим статусом, отсутствием факторов риска (в частности нормальную свёртываемость крови, отсутствие наркотической и алкогольной интоксикации, отсутствие других повреждений, отсутствие подозрения на умышленный характер травмы, отсутствие ликвореи) и нормальной КТ могут наблюдаться на дому. |
А |
|
Пациенты с новыми и клинически подтверждёнными травматическими повреждениями на КТ, уровнем сознания по ШКГ<15 баллов, заторможенностью или возбуждением, алкогольной или наркотической интоксикацией или наличием других экстракраниальных повреждений должны быть госпитализированы. |
С |
|
Повторное КТ-исследование необходимо в случае наличия патологии на первичной КТ или наличия факторов риска. |
С |
|
Проведение неврологического осмотра обязательно при поступлении и должно включать оценку уровня сознания по ШКГ, размер зрачков и их реакцию на свет, кратковременную память. Периодичность повторного неврологического обследования определяется клиническим состоянием пациента: при ШКГ<15 баллов оно проводится каждые 30 минут; при ШКГ=15 баллов - также каждые 30 минут в течение 2 часов, далее при отсутствии нарушений и повреждений – каждый час в течение 4 часов и затем – каждые 2 часа. При выявлении нарушений необходимо использовать КТ-исследование. |
С |
|
Необходимо последующее диспансерное наблюдение пациентов с лёгкой черепно-мозговой травмой в первые 2 недели после выписки из стационара. |
С |
* Классы доказательности:
- Класс I: данные, предоставленные большими двойными слепыми плацебоконтролируемыми исследованиями, а также данные, полученные при мета-анализе нескольких рандомизированных контролируемых исследований.
- Класс II: данные, предоставленные небольшими рандомизированными и контролируемыми исследованиями, при которых статистические данные построены на небольшом числе больных.
- Класс III: данные, предоставленные мнениями экспертов, нерандомизированными клиническими исследованиями, а также обзорами клинических случаев.
Степени рекомендаций:
- Тип А: строгие рекомендации, основанные на доказательствах класса I или в исключительных случаях доказательствах класса II, когда обстоятельства не позволяют провести рандомизированные клинические испытания.
- Тип В: рекомендации, основанные на доказательствах класса II.
- Тип С: рекомендации, основанные на доказательствах класса III.
Классы доказательности и степени рекомендаций соответствуют руководству Американской Академии неврологии.
Список литературы:
- Лихтерман Л.Б., Потапов А.А. Классификация черепно-мозговой травмы // «Клиническое руководство по черепно-мозговой травме». – М.: Антидор, 1998. – Т.1. – С. 47-123.
- Лихтерман Л.Б., Кравчук А.Д., Филатова М.М. Сотрясение головного мозга: тактика лечения и исходы // Анализы клинической и экспериментальной неврологии. - 2008. - Т.2. - № 1. - С. 12 -21.
- Лихтерман Л.Б. Где лечить сотрясение головного мозга?/ Л.Б.Лихтерман, А.Д.Кравчук, М.М.Филатова // Справочник поликлинического врача. - 2009. - № 9.- С.64-68. - С. 2009
- Касумова С.Ю. Патологическая анатомия черепно-мозговой травмы // Клиническое руководство по черепно-мозговой травме. – М.: Антидор, 1998. – Т.1. – С. 169-225.
- Culotta VP, Sementilli ME, Gerold K, Watts CC (1996). Clinicopathological heterogeneity in the classification of mild head injury. Neurosurgery 38:245–250.
- Denny-Brown D., Russel W.R. Experimental cerebral concussion // Brain. – 1941. – N 64. – P. 93-164.
- Dunning J, Daly JP, Lomas JP, Lecky F, Batchelor J, Kway Jones K. Derivation of the children Ôs head injury algorithm for the prediction of important clinical events decision rule for head injury in children. Arch Dis Child 2006; 91: 885–891.
- Genarelli T.A. Cerebral concussion and diffuse brain injuries // In: Copper P. Head Injury. – Baltimore, 1993. – P.137-158.
- Genarelli T.A., Ommaya A.K., Thibault L.E. Comparison of linear and rotational acceleration in experimental cerebral concussion. In 15th Stapp Car Crash Conference Proceedings. – New York: SAE, 1971 . – P. 797-803.
- Gomez PA, Lobato RD, Ortega JM, De La Cruz J (1996). Mild head injury: differences in prognosis among patients with a Glasgow Coma Scale score of 13–15 and analysis of factors associated with abnormal CTfindings. Br J Neurosurg 10:453–460.
- Haydel M.J., Preston C.A., Mills T.J. et al. (2000). Indications for computed tomography in patients with minor head injury [see comments]. N Engl J Med 343:100–105.
- Krauss JK, Tränkle R, Kopp KH. Post-traumatic movement disorders in survivors of severe head injury. Neurology. 1996 Dec;47(6):1488-92.
- Kuppermann N, Holmes JF, Dayan PS, et al. Identification of children at very low risk of clinically – important brain injuries after head trauma: a prospective cohort study. Lancet 2009; 374: 1160–1170.
- Levin H.S., Williams D.H., Eisenberg H.M., HighW.M.Jr, Guinto F.C. Jr (1992a). Serial MRI and neurobehavioural findings after mild to moderate closed head injury. J Neurol Neurosurg Psychiatry 55:255–262.
- Luke C. Henry. Understanding Concussive Injuries Using Investigational Imaging Methods. // Niranjan A., Lunsford L.D.: Concussion. Prog. Surg. Basel, Karger, 2014, vol 28, pp 63-74.
- Mendelow A.D., Karmi M.Z., Paul K.S., Fuller G.A., Gillingham F.J. (1979). Extradural haematoma: effect of delayed treatment. Br Med J 1:1240–1242.
- Mott TF1, McConnon ML, Rieger BP. Subacute to chronic mild traumatic brain injury. Am Fam Physician. 2012 Dec 1;86(11):1045-51.
- Paterniti S., Fiore P., Macri E. et al. (1994). Extradural haematoma. Report of 37 consecutive cases with survival. Acta Neurochir (Wien) 131:207–210.
- Povlishock J.T. An Overview of barin injury models. / In Raj K. Narayan, James E. Wilberger, jr., John T. Povlishock Neurotrauma. – USA, 1996 – Chapter 97. – P. 1325- 1336.
- Saab M., Gray A., Hodgkinson D., Irfan M. (1996). Warfarin and the apparent minor head injury. J Accid Emerg Med 13:208–209.
- Samuel S. Shin et al. Detection of White Matter Injury in Concussion Using High- Definition Fiber Tractography. // Niranjan A., Lunsford L.D.: Concussion. Prog. Surg. Basel, Karger, 2014, vol 28, pp 86-93.
- Schierhout G., Roberts I. (1998). Prophylactic antiepileptic agents after head injury: a systematic review. J Neurol Neurosurg Psychiatry 64:108–112.
- Seelig J.M., Marshall L.F., Toutant S.M. et al. (1984). Traumatic acute epidural hematoma: unrecognized high lethality in comatose patients. Neurosurgery 15:617–620.
- Servadei F. (1997). Prognostic factors in severely head injured adult patients with epidural haematoma’s. Acta Neurochir (Wien) 139:273–278.
- Servadei F., Vergoni G., Staffa G. et al. (1995). Extradural haematomas: how many deaths can be avoided? Protocol for early detection of haematoma in minor head injuries. Acta Neurochir (Wien) 133:50–55.
- Smits M, Dippel DW, de Haan GG, et al. Minor head injury: guidelines for the use of CT. A multicenter vali- dation study. Radiology 2007; 245: 831–838.
- Stein S.C., Ross S.E. (1992). Mild head injury: a plea for routine early CTscanning. J Trauma 33:11–13.
- Stein SC, Spettell C (1995). The Head Injury Severity Scale (HISS): a practical classification of closed-head injury. Brain Inj 9:437–444.
- Stiell I.G., Wells G.A., Vandemheen K. et al. (2001). The Canadian CTHead Rule for patients with minor head injury. Lancet 357:1391–1396.
- Teasdale G.M., Jennett B. (1974). Assessment of coma andimpaired consciousness. A practical scale. Lancet 2:81–84.
- Teasdale GM, Murray G, Anderson E et al. (1990). Risks of acute traumatic intracranial haematoma in children and adults: implications for managing head injuries. Br Med J 300:363–367.
- van der Naalt J, van Zomeren AH, Sluiter WJ, Minderhoud JM (1999a). One year outcome in mild to moderate head injury: the predictive value of acute injury characteristics related to complaints and return to work [In Process Citation]. J Neurol Neurosurg Psychiatry 66:207–213.
- Vos P.E. et al (2012). Mild traumatic brain injury. European Journal of Neurology 2012, 19: 191–198.
- Vos P.E. et al. (2002). EFNS guideline on mild traumatic brain injury: report of an EFNS task force. European Journal of Neurology 2002, 9: 207–219.
- Wilson J.T., Wiedmann K.D., Hadley D.M. et al. (1988). Early and late magnetic resonance imaging and neuropsychological outcome after head injury. J Neurol Neurosurg Psychiatry 51:391–396.
- Yokota H., Kurokawa A., Otsuka T., Kobayashi S., Nakazawa S. (1991). Significance of magnetic resonance imaging in acute head injury. J Trauma 31:351–357.
- Zakharova N., Kornienko V., Potapov A., Pronin I. Neuroimaging of Traumatic Brain Injury, Springer International Publishing Switzerland 2014.
похожие статьи
Судебная невропатология. Черепно-мозговая и спинальная травмы. Руководство для врачей / Кислов М.А. — 2023.
Некоторые причины, затрудняющие квалификацию тяжести причиненного вреда здоровью у пострадавших с черепно-мозговой травмой / Салихова С.М., Шевченко К.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2020. — №19. — С. 133-134.