Этиологические аспекты поражений органов дыхания у скоропостижно умерших детей раннего возраста
/ Пучков Г.Ф. // Судебно-медицинская экспертиза. — М., 1976 — №4. — С. 8-13.

Кафедра судебной медицины Минского медицинского института
УДК 616-036.886-053.3-02:616.2
Этиологические аспекты поражений органов дыхания у скоропостижно умерших детей раннего возраста. Пучков Г.Ф. Суд.-мед. эксперт., 1976, № 4, с. 8.
На основании изучения 421 случая скоропостижной смерти детей раннего возраста рассматриваются причины смерти, основные заболевания и некоторые вопросы их этиологии и патогенеза. Иллюстрация 1. Таблица 1.
LESIONS OF THE RESPIRATORY ORGANS IN INFANCY. THE ETHIOLOGICAL ASPECT
G. F. Puchkov
421 cases of sudden death were studied with 91.4 p. c. of respiratory lesions. In 85.7 p. c. of the cases the lesion of the respiratory system was the main suffering or the direct cause of death (acute viral infection, pneumonia, stenotic laryngotracheitis, pneumomycosis, primary pulmonary tuberculosis, pneumocystosis, pneumopathia, diaphragmatical herniation, etc.).
Скоропостижная смерть (СПС) детей неонатального и раннего возраста до настоящего времени остается недостаточно изученной. Вместе с тем большой удельный вес случаев СПС детей (75,9%), по данным Kraus, Borhani (1972), требует к этой проблеме пристального внимания исследователей разных специальностей, в том числе судебных медиков. СПС детей на фоне значительного снижения общей смертности продолжает оставаться на высоком уровне во всех странах мира (Н.А. Митяева, 1968; Gold, Godek, 1961; Shaw, 1968).
В нашем материале с 1967 по 1974 г. СПС была зарегистрирована в 75,6% случаев всех судебно-медицинских исследований трупов детей раннего возраста.
Под СПС мы подразумеваем ненасильственную смерть ребенка, состояние здоровья которого не вызывало опасений родителей или окружающих его взрослых людей. Такая смерть обусловлена бессимптомно протекающими заболеваниями, либо с незначительно выраженной, а иногда бурной, но кратковременной клинической картиной. Дети умирали вне лечебного учреждения или при поступлении в него до установления клинического диагноза и проведения соответствующего лечения.
Среди причин СПС детей поражение органов дыхания отмечено в 91,4% случаев.
Распределение скоропостижно умерших детей в зависимости от возраста и причин смерти
| Возраст | Всего | |||||
|---|---|---|---|---|---|---|
| до 1 сут | до 1 мес | до 6 мес | до 12 мес | до 3 лет | ||
| Общее количество скоропостижно умерших детей | 49 (11,6) | 70 (16,6) | 217 (51,6) | 50 (11,9) | 35 (8,3) | 421 (100) |
| Из них умерли от: | ||||||
| острых вирусных респираторных инфекций | 29 (15,8) | 116 (63,4) | 23 (12,6) | 15 (8,2) | 183 (100) | |
| пневмоний | 13 (12,6) | 66 (64,1) | 17 (16,5) | 7 (6,8) | 103 (100) | |
| пневмопатий | 31 (56,4) | 19 (34,5) | 5(9,1) | 55 (100) | ||
Примечание. В скобках — процент умерших.
Количество наблюдений заболеваний, обусловивших СПС детей раннего возраста, следующее (в скобках в %): острые вирусные респираторные инфекции у 183 (43,5), пневмонии—103 (24,5), генерализованные инфекции — 24 (5,7), стенозирующие ларинготрахеиты — 11 (2,6), туберкулез легких — 3 (0,7), пневмопатии — 55 (13,0), врожденные пороки развития органов дыхания — 6 (1,4), прочие заболевания у 36 (8,6) детей.
Возраст скоропостижно умерших детей иллюстрирует таблица.
Высокий удельный вес заболеваний органов дыхания среди причин СПС детей раннего возраста соответствует данным других исследователей (В.И. Прозоровский, 1938; А.П. Курдюмов, 1955; А.Г. Леонтьев, 1956; В.П. Ципковский, 1959; Н.А. Авакян, 1964), но структура этих заболеваний на нашем материале значительно отличается. Это в большой степени обусловлено применением в судебно-медицинской и патологоанатомической практике метода иммунофлюоресценции, благодаря которому на нашем материале острые вирусные респираторные инфекции (ОВРИ) были зарегистрированы в 43,5% случаев, в том числе, грипп в 24,2%, парагрипп — 4,7%, респираторно-синцитиальная инфекция (PC)—6,7%, аденовирусная — 5,2%, смешанные ОВРИ в 2,6% случаев.
Более 1/3 ОВРИ приходилось на межэпидемический по гриппу период, когда отсутствовала эпидемическая настороженность. В 93,4% всех ОВРИ метод иммунофлюоресценции антител дал положительные результаты, без существенной разницы в его эффективности во время и вне эпидемий гриппа.
Особенности иммунофлюоресценции цитоплазмы и ядра зависели от вида ОВРИ и давности поражения клетки вирусом (см. рисунок), что в судебно-медицинской практике, при отсутствии истории болезни, позволяло ретроспективно судить о давности заболевания.
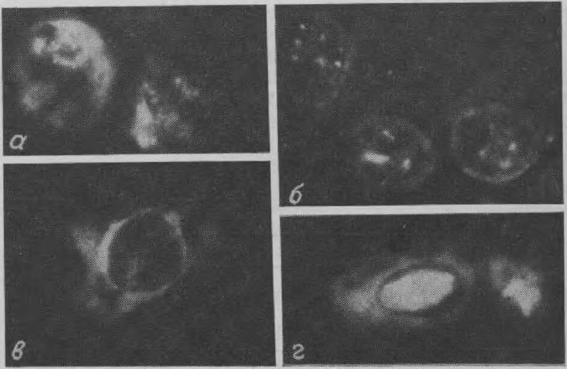
Острые вирусные респираторные инфекции. а — грипп (иммунофлюоресценция ядра и цитоплазмы в эпителии бронха); б — парагрипп (иммунофлюоресценция ядрышек и перинуклеарной зоны в альвеолярном эпителии); в — респираторно-синцитиальная инфекция (иммунофлюоресценция преимущественно перинуклеарной зоны цилиндрического эпителия бронхов); г — аденовирусная инфекция (иммунофлюоресценция ядра и цитоплазмы цилиндрического эпителия трахеи).
Динамика накопления антигена в клеточных структурах до настоящего времени остается невыясненной. Наряду с начальной флюоресценцией цитоплазмы, а затем ядра, регистрируется и обратная последовательность (Н.И. Нетреба, 1970; Б.М. Лялюк, 1973). В наших наблюдениях изолированное свечение только цитоплазмы или ядра было зарегистрировано преимущественно у внезапно погибших детей, напротив, одновременную ядерно-цитоплазматическую локализацию антигена мы чаще наблюдали в случаях, когда имелись симптоматические проявления болезни, т. е. в более поздние сроки наступления смерти. В контрольной группе 1 самые ранние положительные результаты изолированного свечения цитоплазмы или ядра в клетках носоглоточных смывов соответствовали 12—24 ч от начала заболевания. При этом чаще встречалось расположение гриппозного и парагриппозного антигена в цитоплазмой по периферии ядра клеток эпителия. С увеличением продолжительности болезни свечение цитоплазмы становилось диффузным, а ко 2—5-му дню преобладало одновременное свечение цитоплазмы и ядра.
Менее эффективной при ОВРИ по сравнению с ИФ-методом оказалась диагностика, основанная на исследовании внутриклеточных базо-, эозинофильных телец-включений. Внутриклеточные тельца-включения были обнаружены в 38,7% случаев. Частота их выявления, как и результаты ИФ-исследования, не зависела от эпидемической по гриппу обстановки.
Базофильные цитоплазматические включения, свидетельствующие о злокачественном течении заболевания (В.Е. Пигаревский, 1961; А.А. Смородинцев и А.А. Коровин, 1961; С.Д. Иржанов, 1963), на нашем материале чаще выявлялись среди скоропостижно погибших детей при бессимптомном течении ОВРИ, а эозинофильные — напротив, чаще обнаруживались в случаях СПС с предшествующими клиническими проявлениями болезни. Следовательно, наличие оксифильных цитоплазматических включений, так же как тотальной иммунофлюоресценции, свидетельствует о том, что заболевание протекало не менее одних суток, а внезапность смерти являлась лишь субъективной оценкой окружающих людей.
Вирусологически наличие ОВРИ было подтверждено в 24,8% случаев. Если не отмечалась специфическая люминесценция, то и вирусологическое исследование было отрицательным.
ОВРИ имели определенную, хотя не всегда четко выраженную, морфологическую картину в виде общетоксических и местных внутриклеточных и тканевых изменений на разных уровнях дыхательных путей и легких. В ряде случаев морфологические изменения позволили установить правильный этиологический диагноз, а дополнительные методы исследования лишь подтверждали его.
При смешанных формах ОВРИ окончательный диагноз устанавливали только методом ИФ-исследования, так как в гистологической картине постоянно отмечалось преобладание изменений, характерных для одной ОВРИ, что следует объяснить порядком инфицирования детей. По-видимому, наслоение новой инфекции способствует наступлению СПС, но не успевает приобрести своего морфологического выражения или маскирует изменения, обусловленные предшествующей ОВРИ.
Пневмонии среди причин СПС были зарегистрированы в 24,5% случаев. Из них 2/з составляли вирусно-бактериальные пневмонии, в том числе обусловленные вирусами гриппа — 8,8%, аденовирусами — 2,2%, парагриппа— 1,4%, PC— 1,2%, вирусами гриппа и аденовирусами — 0,5%. По характеру микрофлоры пневмонии были стафилококковые, пневмококковые, стрептококковые, со смешанной микрофлорой, колибациллярные.
Наряду со значительным числом (35%) вирусно-бактериальных пневмоний в эпидемический период довольно высокий процент их отмечен и между эпидемиями гриппа (24). Последнее обусловлено, во-первых, преобладанием в межэпидемический период аденовирусно-бактериальных ассоциаций, во-вторых, частым сочетанием стафилококковых и пневмококковых поражений не только с вирусом гриппа, но и с другими респираторными вирусами.
Бактериальные очаговые пневмонии как причина СПС встречались реже вирусных вне зависимости от эпидемиологической обстановки. По характеру возбудителя бактериальных пневмоний преобладала кишечная палочка (3,5%), реже — смешанная бактериальная флора - (1,4%), стафилококки (1,2%), пневмококки (0,5%) и стрептококки (0,5%). Во всех случаях можно было установить факторы, способствовавшие попаданию бактериальной флоры в респираторные отделы легких и проявлению ее патогенного действия: а) нарушение акта глотания, б) срыгивание или рвота с последующей аспирацией пищи или желудочного содержимого, в) аспирация околоплодных вод или других инородных веществ.
Таким образом, бактериальные пневмонии, хотя и служили непосредственной причиной СПС детей, но были следствием других патологических процессов, не угрожавших жизни ребенка. В патогенезе таких пневмоний ведущая роль принадлежала аспирации.
В литературе, посвященной СПС детей, мы не нашли сообщений о стафилококковых поражениях верхних дыхательных путей, в то время как в наших наблюдениях они составили 2,6% причин СПС. Морфологически стафилококковые поражения верхних дыхательных путей
проявлялись флегмонозными и фибринозно-некротическими ларинго-трахеитами, тяжесть поражения гортани и трахеи превосходила степень патологических изменений в легких. Непосредственной причиной СПС в таких случаях была асфиксия в сочетании с общетоксическими изменениями, либо только интоксикация. Стафилококковые ларинготрахеиты осложняли ОВРИ или аспирацию инородных тел и редко развивались самостоятельно.
Таким образом, мы склонны считать, что ОВРИ, кроме доминирующего положения в качестве самостоятельных причин СПС детей раннего возраста, играют ведущую роль и в патогенезе большинства пневмоний и стафилококковых стенозирующих ларинготрахеитов, что соответствует данным других исследователей (Н.И. Нисевич и соавт., 1966, 1967, 1973; Н.А. Митяева, 1970; В.Д. Жога, 1970).
За последнее время благодаря широкому внедрению в практику эффективных методов профилактики и диагностики туберкулезной инфекции в раннем периоде число прогрессирующих форм этого заболевания заметно уменьшилось (М.П. Похитонова, 1965; Р.И. Будневич, 1967). Это нашло отражение и среди причин СПС детей. В наших наблюдениях туберкулез был зарегистрирован в 0,7% случаев в форме первичного туберкулезного комплекса с лимфогематогенной генерализацией в виде милиарного туберкулеза легких и базилярного туберкулезного лептоменингита.
Морфологическая картина во всех случаях соответствовала острому течению патологического процесса, однако симптоматически заболевание протекало под видом катаральных явлений в течение 2—3 дней до наступления смерти и не вызывало у родителей опасений за здоровье детей.
В судебно-медицинской литературе пневмомикозы как причина смерти не описаны, хотя поражение легких грибками известно давно (Р. Вирхов, 1856; Л.В. Попов, 1887). Дрожжеподобные грибы кандида особенно часто стали регистрировать после широкого применения в медицине антибиотиков (П.Н. Кашкин, 1955, 1958; А.М. Ариевич, 1955, 1957; Klose, Schiirmann, 1952) и практически перестали встречаться в патологоанатомической практике с применением нистатина (Е. К- Березина и соавт., 1961; А.В. Цинзерлинг, 1964).
В наших наблюдениях висцеральные формы кандидамикоза с поражением легких были зарегистрированы в 1,2% случаев, что, по-видимому, объясняется чрезмерным увеличением и нерациональным применением антибиотиков при лечении детей без медицинского контроля. Дети, скоропостижно умершие от висцеральных форм генерализованного кандидамикоза, были в возрасте первого полугодия.
К редким формам поражения грибами относились наблюдаемый нами случай двустороннего диссеминированного первичного Кандидамикоза легких с летальным исходом в неонатальном периоде, а также первичное генерализованное поражение легких плесневыми грибами в виде подострого бронхопульмонального аспергиллеза у ребенка в возрасте одного года. В обоих случаях смерть наступала по типу скоропостижной в стационаре.
В одном случае причиной смерти ребенка на дому явился пневмоцистоз легких. До настоящего времени о пневмоцистозе имеются лишь публикации патологоанатомов (Л.О. Вишневецкая и соавт., 1959; Е.П. Тер-Григорова, Т.Е. Ивановская, 1958; Е.К. Жукова, 1962; А.С. Шелепин, 1962; А.В. Цинзерлинг, М.Д. Неженцев, 1970).
Известны отдельные сообщения (В.М. Афанасьева и Е.К. Жукова, 1958; А.В. Катышева, 1958; В.Б. Гельман, 1962; Р.П. Пьянов, 1974) о СПС детей от генерализованной цитомегалии, другие генерализованные инфекции в судебно-медицинской литературе не упоминаются.
В нашем материале из генерализованных инфекций среди причин СПС детей зарегистрирован стафилококковый сепсис в 4,3% случаев (септикопиемия — 2,6%, грануломатозный сепсис—1,0%, септицемия— 0,7%), листериоз (0,7%) и генерализованная цитомегалия (0,7%), которые сопровождались поражением органов дыхания. При септикопиемии и септицемии заболевание проявлялось симптоматически, а в 9 (из 14) наблюдениях были отмечены доступные осмотру местные изменения, которые являлись воротами сепсиса: гнойное воспаление кожи (5), гнойное воспаление пупка (3), гнойный мастит (1 наблюдение).
При генерализованной цитомегалии наличие у одного и того же ребенка патологических процессов в разных стадиях развития цитомегалического метаморфоза альвеолярного и бронхиального эпителия свидетельствовало о том, что СПС наступила в разгар заболевания. Способствующими факторами могли быть очаговая пневмония и гиалиновая пневмопатия.
Поражения органов дыхания неинфекционной природы в наших наблюдениях были зарегистрированы в 14,4% случаев и проявлялись пневмопатиями (13%) и пороками развития (1,4%).
Выводы
- Скоропостижная смерть встречается в 75,6% всех судебно-медицинских исследований трупов детей раннего возраста. В 91,4% случаев такой смерти регистрируется поражение системы органов дыхания.
- В подавляющем большинстве случаев (85,7%) непосредственной причиной смерти ребенка, или основным заболеванием (по убывающей частоте) являются следующие патологические процессы в дыхательной системе: острые вирусные респираторные инфекции, пневмонии, пневмопатии, стенозирующие ларинготрахеиты, кистозная болезнь легких и диафрагмальные грыжи, пневмомикозы, первичный туберкулез легких.
- В 5,7% случаев поражение органов дыхания имеет танатогенети-ческое значение при генерализованных инфекциях, закончившихся скоропостижной смертью детей: стафилококковом сепсисе, листериозе и инклюзионной цитомегалии.
- Скоропостижная смерть детей раннего возраста всегда является следствием какого-либо заболевания и может наступить в любой период его развития, неожиданность наступления смерти — субъективная оценка окружающих людей.
1 436 детей, госпитализированных в детские клинические больницы в осенне-зимний период 1969—1973 гг. по поводу острого респираторного заболевания и пневмонии в возрасте от 10 дней до 14 лет, из них дети первого года жизни составили 50,6%, в возрасте до 3 лет — 78,6%.
похожие статьи
Нейтропения — фатальный синдром при гриппе и других острых респираторных инфекциях / Шерстюк Б.В., Дмитриева О.А., Баканович И.Б. // Медицинская экспертиза и право. — 2009. — №1. — С. 47-48.