Значение рентгенологического исследования кровоподтеков в судебномедицинской практике
/ Винтергальтер С.Ф., Щеголев П.П. // Судебно-медицинская экспертиза. — М., 1962 — №4. — С. 3-6.

Кафедра судебной медицины (зав. — проф. О.Х. Поркшеян) и кафедра рентгенологии (зав. — проф. Ш.И. Абрамов) Ленинградского государственного института для усовершенствования врачей имени С.М. Кирова
Wintergaller, S. F. and Sсhеgоlеv, Р.Р.: The Significance of Roentgenological Examination of Bruises in Medico-Legal Practice
Поступила в редакцию 12/III 1962 г.
Работы, посвященные рентгенодиагностике кровоподтеков (В.А. Дьяченко, С.А. Рейнберг и др.), касаются, как правило, исследования обызвествленных гематом. Встречаются отдельные указания (Д.Г. Рохлин, A. Frantzell, G. Lemke, J. Carty и др.), что на рентгенограммах мягких тканей можно получить изображение и необызвествленных гематом, однако они касаются лишь общих сведений о рентгенологической картине гематомы и дифференциальной диагностике. В работах, посвященных судебномедицинскому исследованию кровоподтеков (О.И. Можай, А.П. Райская, М.И. Райский, Л.С. Свердлов и др. ) и использованию рентгенологического метода в судебной медицине (М.Г. Кондратов, А.И. Муханов, Фрегер и др.), каких-либо данных о рентгенологическом исследовании кровоизлияний не приводится.
Задачей настоящей работы является изучение рентгенологической картины свежих кровоподтеков, а также выяснение своеобразия их течения и исхода в рентгеновском изображении. Особое внимание обращалось на случаи, когда данные осмотра пострадавшего не позволяли с достоверностью установить диагноз вследствие поздних сроков освидетельствования или решить вопрос о том, имеется ли старая гематома или какое-либо патологическое образование в мягких тканях.
Всего было обследовано 45 мужчин и 33 женщины в возрасте от 18 до 55 лет. В 40 случаях кровоподтеки локализовались на плече, в 16 — на предплечье, в 12 — на бедре и в 10 — на голени. Повреждения являлись результатом воздействия тупых предметов.
Из общего количества обследованных у 5 полностью отсутствовали наружные признаки и клинические симптомы кровоизлияния, у 4 отмечалась болезненность при пальпации и припухлость, у 10 — слабо выраженная болезненность, у 3 человек в мягких тканях пальпировалось уплотнение при отсутствии других признаков. У остальных 56 пострадавших были обнаружены кровоподтеки размером от 2×1 до 7×4 см с различной степенью выраженности морфологических и клинических признаков.
Рентгенологическое исследование производилось в следующие сроки после нанесения травмы: до 6 часов — 11 человек, до 12 часов — 14 человек, до суток — 31 человек, до 2 недель — 14 человек, свыше 2 недель — 8 человек. Пострадавшие, рентгенография мягких тканей у которых была произведена в период до суток после травмы (свежие кровоподтеки), в дальнейшем обследовались через каждые 1—2 дня до полного исчезновения изменений в подкожной клетчатке.
Рентгенографию производили на аппарате УРДД-110-К-4, без кассет и усиливающих экранов. Для поглощения вторичных лучей, образующихся в штативе для снимков, под рентгеновскую пленку, завернутую в плотную бумагу, перед производством снимка подкладывали просвинцованную резину. Условия съемки: 40—42 kV, 80 mA, 1,5—1,8 секунды, фокусное расстояние 70 см. При этом на рентгенограммах отчетливо видны кожа, подкожная клетчатка и подлежащий слой мышц. Для сравнения производились аналогичные снимки неповрежденной конечности.
Кровоподтеки, образовавшиеся в течение первых суток после травмы, по характеру рентгенологической картины можно разделить на две группы.
Первая группа. Свежие массивные кровоизлияния, проникающие на всю толщу подкожной клетчатки (32 наблюдения), с выраженными клиническими признаками. Рентгенологически они представлены однородной интенсивной тенью, не отличающейся по плотности от тени мышц. Протяженность участка затемнения подкожной клетчатки составляет 8—9 см, что на 1—4 см превышает наибольший размер кровоподтека, определенный при осмотре. Границы тени кровоизлияния с неизмененными участками подкожной клетчатки не имеют четких контуров. В периферических отделах тень гематомы менее плотна и неоднородна, а в ряде случаев имеет тяжисто-петлистый вид на фоне пониженной прозрачности подкожной клетчатки. Толщина подкожной клетчатки на уровне кровоизлияния увеличена.
Вторая группа. Свежие кровоизлияния, занимающие часть толщины подкожной клетчатки (24 случая). При наружном осмотре эти кровоподтеки имеют меньшие размеры (от 2×1 до 4×3 см) и значительно менее выраженные клинические признаки. На рентгенограммах (рис. 1, а) протяженность тени гематомы (3—6 см) почти не отличается от длинника кровоподтека при осмотре. Участок затемнения всегда располагается в глубине подкожной клетчатки, а тень гематомы сливается с тенью мышцы. Между тенью гематомы и кожей располагается различной толщины полоса подкожной клетчатки, почти сохранившей свою структуру. Участок уплотнения чаще всего неоднороден, он более плотен в отделах, прилегающих к мышце. По мере удаления от тени мышцы все более отчетливыми на общем плотном фоне становятся участки просветления различной формы и размеров, имеющие ячеистое строение. В полосе подкожной клетчатки, между тенью гематомы и кожей, на фоне слегка пониженной прозрачности видны тяжистые плотные тени, преимущественно в продольном и косом направлениях. Край участка затемнения, обращенный к коже, всегда неровный и нечеткий. Периферические отделы кровоизлияния не отличаются по своей рентгенологической картине от соответствующих отделов массивного кровоизлияния.
При рассасывании свежего кровоизлияния не отмечено строгой закономерности в сроках исчезновения тени гематомы. Удалось выявить некоторые признаки, которые, по нашему мнению, могут быть использованы для определения сроков нанесения повреждений. Рентгенологически рассасывание гематомы начинается всегда с ее периферических отделов. Через сутки после травмы тень кровоизлияния становится неоднородной, размеры ее уменьшаются. В периферических отделах появляются участки с ячеисто-тяжистым рисунком. С каждым последующим днем на месте неоднородной тени становятся все более заметными округлые и вытянутые ячейки, а по периферии появляется преимущественно продольная тяжистость. Граница с мышцей нечеткая, иногда не прослеживается. Через неделю (рис. 1, б) толщина подкожной клетчатки возвращается к норме; структура центральных отделов гематомы имеет вид выраженных тяжей, а местами — петель; в периферических отделах обнаруживается незначительное усиление тяжистого рисунка подкожной клетчатки, напоминающее нормальную ее структуру. Через две недели (клинические признаки к этому времени уже исчезают) патологические изменения наблюдаются лишь в центральных отделах бывшей гематомы, где видна нерезко выраженная тяжистость. Граница подкожной клетчатки с мышцей остается еще на некоторое время нечеткой. К концу месяца отмеченные изменения в подкожной клетчатке, как правило, уже не определяются.
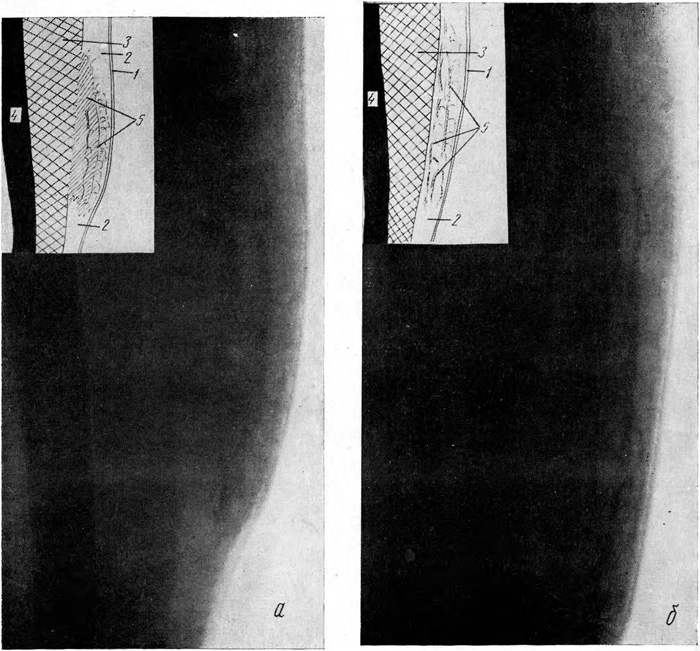
Рис. 1. Кровоподтеки.
а — свежий кровоподтек, занимающий часть толщины подкожной клетчатки (задняя поверхность плеча):
1 — кожа; 2 — подкожная клетчатка; 3 — мышца; 4 — кость; 5 — тень гематомы, сливающаяся с тенью мышцы; б — рассасывающийся кровоподтек (задняя поверхность плеча); на месте гематомы — плотные линейные и петлистые тени (5).
 |
 |
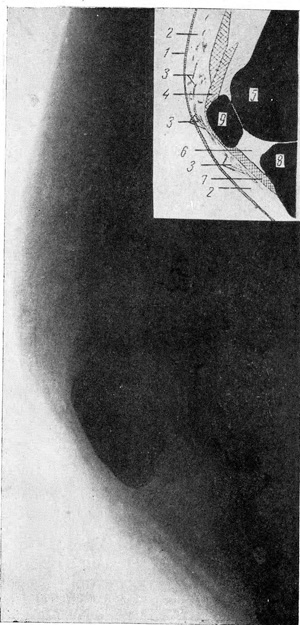
| Рис. 2. Остаточные явления бывшего кровоизлияния в подкожную клетчатку (передний отдел области коленного сустава). 1 — кожа; 2 — подкожная клетчатка; 3 — плотные линейные и дугообразные тени на фоне подкожной клетчатки; 4 — сухожилия прямой мышцы бедра; 5 — передний отдел эпифиза бедра; 6 — жировое депо; 7 — собственная связка надколенника; 8 — передний отдел эпифиза большой берцовой кости; 9 — надколенник. |
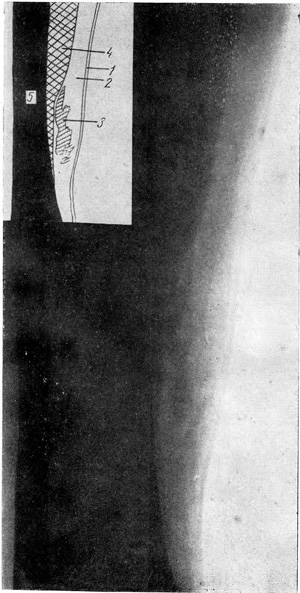
Рис. 3. Замедленное рассасывание кровоподтека (внутренняя поверхность голени). 1 — кожа; 2 — подкожная клетчатка; 3 — тень нерассосавшейся гематомы; 4 — мышца; 5 — большая берцовая кость. |
Гр-ка Б., 20 лет, по ее словам, за месяц до освидетельствования на верхних и нижних конечностях имела кровоподтеки, которые исчезли около недели назад. При осмотре наружных повреждений, субъективных жалоб и клинических признаков кровоподтеков не установлено. На рентгенограммах мягких тканей области левого коленного сустава (рис. 2) и обоих плеч обнаружена перестройка структуры, характерная для рассасывающихся кровоизлияний подкожной клетчатки.
Следует подчеркнуть, что использование приведенных рентгенологических признаков рассасывающегося кровоизлияния, с точки зрения сроков его возникновения, должно проводиться с учетом данных, получаемых при освидетельствовании пострадавшего. Дальнейшее изучение этого вопроса, особенно в сопоставлении с секционным и гистологическим методами исследования, представляет несомненный интерес.
В 22 случаях отмечалось замедленное рассасывание кровоподтеков. Клинически задержка рассасывания гематомы проявлялась в сохранении ограниченной или разлитой припухлости, болезненности и появлении определенных неприятных ощущений в области бывшего повреждения. В этой группе наблюдений делались однократные и повторные снимки в течение 1—6 месяцев после травмы.
Рентгенологически наблюдалась перестройка структуры подкожной клетчатки на ограниченном участке в виде: а) тяжистости, беспорядочного переплетения линейных тканей, образующих местами петлисто-тяжистый рисунок; б) наличия участков пониженной прозрачности, в различных отделах которых видна беспорядочная тяжисто-петлистая структура; контуры такого участка неровные, различной четкости; в) утолщения слоя подкожной клетчатки вне зависимости от структурных изменений последней; г) утолщения тени кожи. Отмеченные изменения могут наблюдаться изолированно или в различных сочетаниях.
Гр-ка К., 52 лет, освидетельствована через 3 месяца после травмы (побои), имевшиеся множественные кровоподтеки на туловище и конечностях исчезли за 1,5—2 месяца до осмотра. При пальпации отмечена слабо выраженная ограниченная болезненность в различных местах туловища и конечностей. При рентгенографии мягких тканей конечностей (рис. 3) обнаружены изменения, свидетельствующие о замедленном рассасывании кровоизлияний в подкожной клетчатке.
В тех случаях, когда организация гематомы происходит на фоне патологических изменений в подкожной клетчатке (хронические тромбофлебиты, варикозные расширения вен и пр.), имеющих соответствующие признаки, описанная выше рентгенологическая картина выглядит не столь характерной.
Дифференциальная диагностика свежего кровоизлияния прежде всего должна быть проведена с воспалительной инфильтрацией подкожной клетчатки. В отличие от инфильтрации при свежем кровоизлиянии, помимо быстрой динамики рентгенологической картины, всегда виден участок уплотнения в подкожной клетчатке, в то время как при инфильтрации наблюдается своеобразная сетчатость. В фазе замедленного рассасывания или организации гематомы (без отложения извести в ней) необходимо дифференцировать ее от отека и инфильтрации подкожной клетчатки (равномерная сетчатость на фоне пониженной прозрачности), от изменений при склеродермии (продольная тяжистость, утолщение или истончение кожи, отсутствие инфильтрации), от медленно рассасывающихся лекарственных веществ (ограниченная овальной формы неоднородная тень с участками уплотнения округлой формы) и от опухолей подкожной клетчатки (фибромиома — ограниченная с четкими контурами тень, имеющая характерный структурный рисунок; фиброма — округлая однородная тень, плотная, с четкими контурами).
Выводы
- Рентгенографическая картина кровоизлияния в подкожную клетчатку имеет характерные признаки, способствующие диагностике кровоподтеков в неясных случаях.
- Рентгенологические данные позволяют уточнить локализацию (подкожная клетчатка, мышцы), распространенность процесса, сроки нанесения травмы и т. п.
- При отрицательных данных освидетельствования рентгенологическое исследование иногда позволяет решить вопрос о наличии и давности кровоподтека.
- С помощью рентгенографии возможно дифференцирование кровоподтеков от патологических изменений в мягких тканях.
похожие статьи
Травматические кровоподтеки прижизненные и посмертные (микроскопическое исследование) / Шишкин И.П. — 1895.
Очерки судебномедицинской рентгенологии / Кондратов М.Г. — 1960.